Biofísica de los fluidos: hemodinámica; de la respiración; sistemas Bioeléctricos; Biofísica de la audición; visión; Biofísica nuclear
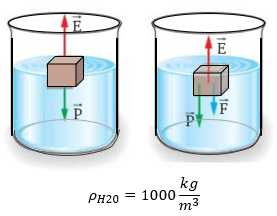
Principio de Arquímedes
El
principio de Arquímedes nos indica que todo cuerpo sumergido dentro de un
fluido experimenta una fuerza ascendente llamada empuje, equivalente al peso
del fluido desalojado por el cuerpo”.
La explicación del principio de Arquímedes consta
de dos partes:
- El
estudio de las fuerzas sobre una porción de fluido en equilibrio con el
resto del fluido.
- La
sustitución de dicha porción de fluido por un cuerpo sólido de la misma
forma y dimensiones.
Este principio
lo aplicamos cuando nadamos, cuando tiramos un objeto al agua; el objeto se
hunde si su peso es mayor que el peso del fluido desalojado. El objeto flota
cuando su peso es menor o igual al peso del fluido desplazado.
Leonardo
Vite Terán (2017)
Ejemplos de la aplicación del principio de Arquímedes en las
ciencias medicas
El ejemplo mas
claro de la aplicación del principio de Arquímedes en la medicina es la
fisioterapia: cuando una persona sufre algún tipo de fractura en los miembros
inferiores o resulta dañado algún tendón o ligamento estas personas son
sumergidas en unas piscinas donde aquí se aplica la ley de Arquímedes ya que
todo cuerpo sumergido dentro de un fluido experimenta una fuerza ascendente
llamada empuje, equivalente al peso del fluido desalojado por el cuerpo y por
lo tanto no existe una fuerza directa sobre la superficie y su recuperación se
hace en menos tiempo posible.
Leonardo
Vite Terán (2017)
Principio de Pascal
El principio de
Pascal es una ley enunciada por el físico y matemático francés Blaise Pascal
que se resume en la frase: El incremento de la presión aplicada a una
superficie de un fluido incompresible (generalmente se trata de un líquido incompresible),
contenido en un recipiente indeformable, se transmite con el mismo valor a cada
una de las partes de este. Es decir, que si se aplica presión a un líquido no
comprimible en un recipiente cerrado, esta se transmite con igual intensidad en
todas direcciones y sentidos.
Ejemplos de la aplicación del principio de pascal en el cuerpo
humano.
Los ejemplos
que puedo citar de la aplicación del principio de pascal en la medicina son:
Las jeringas o inyecciones: ya que estas al aplicarle una fuerza, una presión el fluido o el
líquido que estas contengan solo tendrán un orifico de salida y estas saldrán a
una presión equivalente.
La expiración: cuando se
da la expiración por acción de los músculos intercostales el aire sale a una
misma presión hacia las fosas nasales; pero si tapamos la boca y las fosas
nasales el aire tratará de buscar la manera de salir y lo hará mediante la
trompa de Eustaquio es por eso que sentimos que el aire se nos quiere salir de
los odios.
La circulación sanguínea: cuando
el corazón bombea sangre lo hace a una misma presión empujando la sangre hacia
todo el cuerpo humano.
El reflejo del estornudo: cuando
se activa este reflejo el aire con agua o ciertas partículas sale expulsado
hacia el exterior a una misma presión.
HEMODINAMICA
La hemodinámica es aquella parte de
la biofísica que se encarga del estudio de la dinámica de la sangre en el
interior de las estructuras sanguíneas como arterias, venas, vénulas,
arteriolas y capilares
Participantes en la hemodinámica.
Corazón: es el órgano principal del aparato
circulatorio, actúa como una bomba a la que le llega sangre hacia las aurículas
y la impulsa desde los ventrículos hacia las arterias. Tiene 4 cavidades: 2
aurículas, 2 ventrículos.
Arterias: llevan sangre desoxigenada desde la
aurícula izquierda del corazón a través de la arteria aorta hacia todos los
tejidos del cuerpo.
Venas: Las venas transportan sangre rica en
residuos y dióxido de carbono de vuelta al corazón.
EL APARATO CIRCULATORIO: VASOS SANGUÍNEOS Y
HEMODINAMIA
El aparato
circulatorio contribuye a la homeostasis de otros aparatos y sistemas del
cuerpo a través del transporte y distribución de la sangre, llevando sustancias
(como oxígeno, nutrientes y hormonas) y retirando los desechos. Los vasos
sanguíneos contribuyen a la homeostasis proveyendo las estructuras para el
flujo de sangre desde y hacia el corazón, y el intercambio de nutrientes y
desechos en los tejidos. También cumplen una función importante en el ajuste de
la velocidad y el volumen del flujo sanguíneo.
(Gerard
J. Tortora)
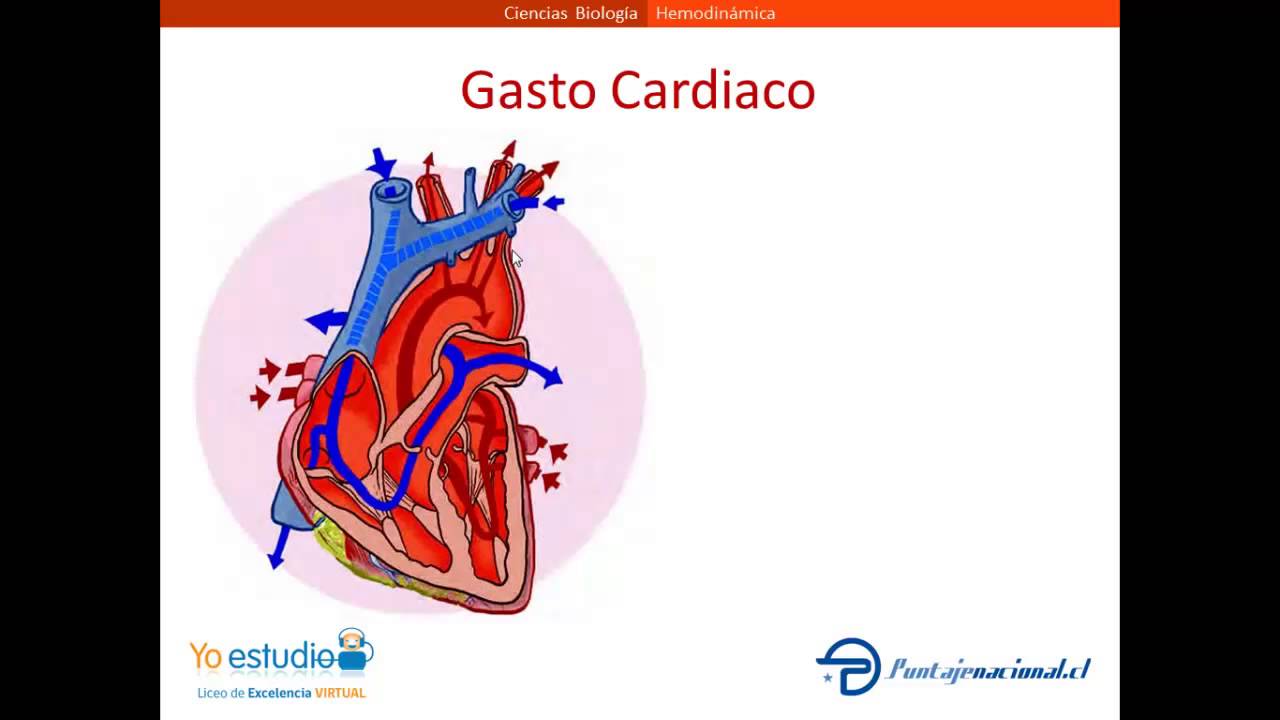
HEMODINAMIA: FACTORES QUE AFECTAN EL FLUJO SANGUÍNEO
El flujo sanguíneo es el volumen de sangre que fluye a través de
cualquier tejido en un determinado período de tiempo (en mL/ min). El flujo
sanguíneo total es el gasto cardíaco (GC) o volumen minuto cardíaco: el volumen
de sangre que circula a través de los vasos sanguíneos sistémicos (o
pulmonares) cada minuto. El gasto cardíaco depende de la frecuencia cardíaca y
de volumen sistólico: Gasto cardíaco (GC) = frecuencia cardíaca (FC) × volumen
sistólico (VS). La distribución del gasto cardíaco entre las vías circulatorias
que irrigan los diversos tejidos corporales depende de dos factores más:
1) la diferencia de presión
que conduce el flujo sanguíneo a través de un tejido.
2) la resistencia al flujo sanguíneo en los vasos sanguíneos
específicos. La sangre fluye de regiones de mayor presión a otras de menor
presión; a mayor diferencia de presión, mayor flujo sanguíneo. Pero a mayor
resistencia, menor flujo sanguíneo.
Resistencia vascular: la resistencia vascular es la oposición al flujo de la sangre
debido a la fricción entre la sangre y las paredes de los vasos sanguíneos. La
resistencia vascular depende de: 1) el tamaño de la luz del vaso sanguíneo, 2)
la viscosidad de la sangre y 3) el largo total del vaso sanguíneo.
La resistencia vascular
sistémica (RVS): también conocida como resistencia
periférica total (RPT), se refiere a todas las resistencias vasculares
ofrecidas por los vasos sanguíneos sistémicos.
(Gerard
J. Tortora)
Dinámica
del intercambio capilar (ley de Starling de los capilares).
La ley de Starling nos indica que el exceso
de líquido filtrado drena en los capilares linfáticos.
(Gerard
J. Tortora)
Presentación
de un caso aplicando la hemodinámica: Evidencia de la utilidad de la
monitorización hemodinámica en el paciente crítico
La
monitorización hemodinámica es una herramienta de indudable valor para la
evaluación de los pacientes críticos. Nos permite no solo detectar y determinar
el origen de la inestabilidad hemodinámica, sino también guiar la elección del
tratamiento más adecuado y evaluar con posterioridad su efectividad. Sin
embargo, la monitorización per se no constituye una herramienta
terapéutica y su empleo, sin un objetivo claramente definido, no tiene por qué
afectar a la evolución de los pacientes. Para que la monitorización
hemodinámica redunde en beneficio para este debe ir necesariamente acoplada a
un protocolo de tratamiento que efectivamente haya demostrado mejorar su
pronóstico. En consecuencia, la utilidad de los sistemas de monitorización no
debería evaluarse tan solo por la exactitud y fiabilidad de sus medidas, sino
también por la capacidad de afectar favorablemente a la evolución de los pacientes.
En este sentido, gran parte de los argumentos utilizados en contra del empleo
de la monitorización hemodinámica tienen su origen en un uso no racionalizado
de la misma y en la aplicación no dirigida a objetivos hemodinámicos concretos
y de demostrado beneficio para el paciente.
A. Gil Cano, M.I. Monge García y F. Baigorri
González (2012)
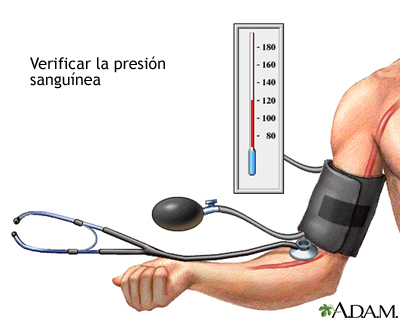
Presión sanguínea
La contracción
de los ventrículos genera la tensión arterial o presión arterial (PA), la
presión hidrostática ejercida por la sangre contra las paredes de los vasos
sanguíneos. La PA está determinada por el gasto cardíaco, volemia y resistencia
vascular. La PA es mayor en la aorta y en las grandes arterias sistémicas. La
presión arterial sistólica es la presión sanguínea más alta alcanzada por las
arterias durante la sístole, y la presión arterial diastólica es la presión
sanguínea más baja durante la diástole. Conforme la sangre abandona la aorta y
fluye a través de la circulación sistémica, su presión cae progresivamente a
medida que la distancia al ventrículo izquierdo aumenta. La presión arterial
disminuye a alrededor de 35 mm Hg cuando la sangre pasa desde las arterias
sistémicas a través de las arteriolas sistémicas y a los capilares, donde las
fluctuaciones de presión desaparecen.


Comentarios
Publicar un comentario